2. Welche Unterscheidungen gibt es bei einem Augenvenenverschluss?
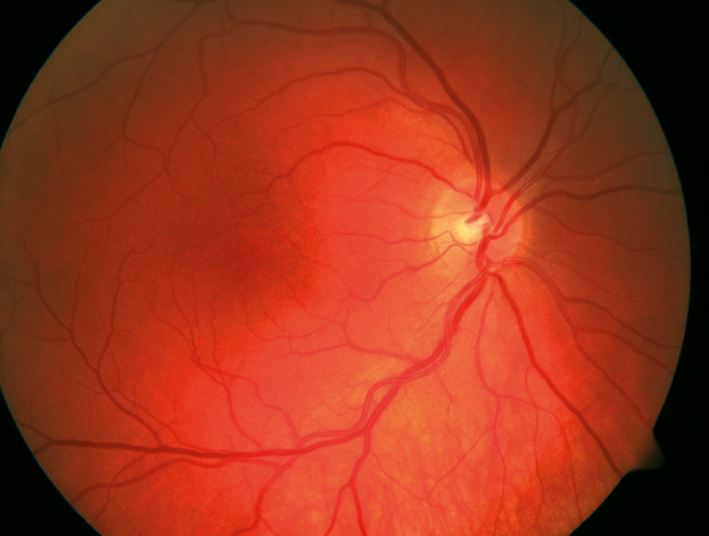
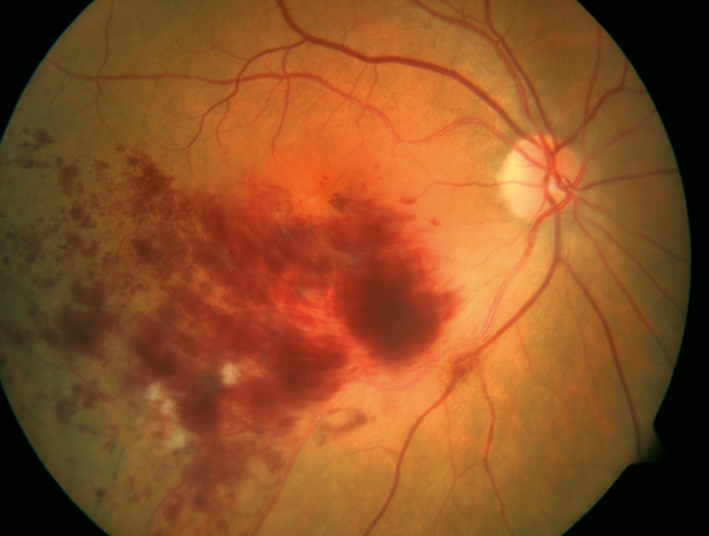
Ihr Augenarzt unterscheidet den Venenverschluss vor allem nach dessen Ausdehnung in der Netzhaut. Ist die komplette Netzhaut betroffen, handelt es sich um einen Verschluss der Zentralvene (Zentralvenenverschluss). Ist eine Hälfte der Netzhaut betroffen, spricht man von einem Hemi-Zentralvenenverschluss, wenn nur ein Sektor betroffen ist, der von einer kleinen Netzhautvene versorgt wird, spricht man von einem Venenastverschluss.
Außerdem wird ein sauerstoffreicher und ein sauerstoffarmer Verschlusstyp unterschieden. Diese Unterteilung ist schwieriger zu treffen. In der Regel muss man hierzu zusätzliche Untersuchungen durchführen. Ein sauerstoffreicher Verschluss kann aber auch im Laufe der Erkrankung in einen sauerstoffarmen übergehen, man spricht von einem ischämischen Verschluss. Bei einem sauerstoffarmen Verschluss sind die Aussichten auf Besserung der Sehkraft geringer. In diesen Fällen muss das betroffene Auge häufiger kontrolliert und intensiver behandelt werden.
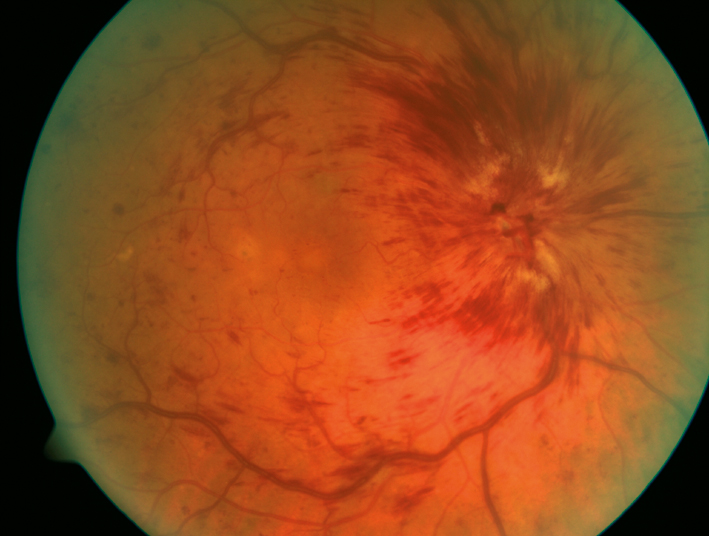
Abb. 2
Zentralvenenverschluss