Altersabhängige Makuladegeneration (AMD) heißt die Augenkrankheit, die hierzulande die größte Bedrohung für das Sehvermögen darstellt. Die Hälfte aller schweren Sehbehinderungen bis hin zum totalen Verlust der zentralen Sehschärfe geht auf ihr Konto. Je länger wir leben, desto mehr wächst die Wahrscheinlichkeit, an einer AMD zu erblinden.
Bis vor wenigen Jahren war AMD ein medizinischer Begriff, mit dem nur die von der Krankheit Betroffenen und ihre engsten Angehörigen etwas anzufangen wussten.
Heute bietet allein die Internetsuchmaschine Google 22.900 Seiten in deutscher Sprache zur altersabhängigen Makuladegeneration. Mehrere völlig unterschiedliche Therapien stehen plötzlich im Mittelpunkt des öffentlichen Interesses, die ermutigenden Berichte häufen sich, für viele Menschen besteht begründete Hoffnung, durch die "richtige Behandlung" der AMD den Verlust des Sehvermögens zu verhindern oder zumindest zu verzögern.
Aber welche ist die "richtige Behandlung" bei AMD? Und warum gibt es jetzt so viele Möglichkeiten? Wann können Vitamine und Mineralien helfen, die regelmäßig als Nahrungsergänzungsmittel eingenommen werden müssen? Wann sind spezielle Laserbehandlungen erforderlich und wann die neuen Wirkstoffe, die in den Augapfel injiziert werden? Wer Rat im Internet sucht, findet außerdem Hilfsangebote von Heilpraktikern, die vorgeben, AMD mit Akupunktur und anderen alternativen Verfahren heilen zu können.
Die AMD hat viele Varianten. Zunächst einmal gibt es zwei verschiedene Formen: die trockene und die feuchte AMD. Sie erfordern ganz unterschiedliche Therapiekonzepte. Aber auch die jeweiligen Krankheitsstadien lassen sich nicht mit den gleichen Mitteln beeinflussen, und je weiter sie fortgeschritten sind, desto schwieriger und teuerer wird die Behandlung. Auch die Erfolgsaussichten können niedriger werden. Die wichtigste Maßnahme zur Verhütung von "Altersblindheit" ist also die augenärztliche Vorsorgeuntersuchung – spätestens vom 40. Lebensjahr an.
Neue Wirkstoffe können das Augenlicht retten
Die feuchte Form der Makuladegeneration verläuft wesentlich aggressiver als die trockene Form. Dabei bilden sich kranke, undichte Blutgefäße, die in die Makula einsprießen. Die austretende Flüssigkeit zerstört die Sinneszellen; das zentrale Sehvermögen geht bereits nach wenigen Jahren verloren.
Seit kurzer Zeit stehen zur Behandlung der feuchten AMD drei neue Wirkstoffe zur Verfügung. Bereits zugelassen ist das Präparat Pegaptanib (Macugen). Mit der Zulassung für Ranibizumab (Lucentis) wird Anfang 2007 gerechnet. Das dritte Medikament, Bevacizumab (Avastin), wird bereits zur Behandlung einer anderen Krankheit eingesetzt. Zur AMD-Therapie ist es jedoch noch nicht zugelassen, zumal es nicht speziell für die Anwendung am Auge entwickelt worden ist.
Die Wirkung dieser Medikamentengruppe besteht darin, dass sie einen körpereigenen Botenstoff (VEGF – Vascular Endothelial Growth Factor) hemmen, der die Neubildung der Blutgefäße und deren Durchlässigkeit auslöst.
Die Gruppe der VEGF-Hemmstoffe hat den lange erhofften Durchbruch bei der Behandlung der feuchten altersabhängigen Makuladegeneration (AMD) gebracht. Studien ergaben bei einem hohen Anteil der mit Lucentis behandelten Patienten nicht allein eine Verbesserung der Sehschärfe sondern der Sehleistung insgesamt und damit ihrer Lebensqualität. Beurteilt wurden Aktivitäten in der Nähe, in der Ferne und die sehbedingte Abhängigkeit von anderen Personen. Bei der klinischen Prüfung wies die Gruppe der bereits therapierten Patienten im Vergleich zu den noch unbehandelten eine signifikante Verbesserung ihrer Sehqualität auf.
Bei der Behandlung mit VEGF-Hemmstoffen wird das Präparat in den Augapfel injiziert. Die Patienten vertragen die Spritzen sehr gut. Die Risiken für das Auge sind minimal, was die mittlerweile umfangreichen Erfahrungen belegen. Um Infektionen zu vermeiden, findet der Eingriff – wie jede andere Augenoperation - unter sterilen Bedingungen statt.
Die intravitreale Injektion muss innerhalb eines bestimmten Zeitraums mehrfach wiederholt werden. Wie oft und in welchen Zeitabständen die Medikamentengabe erforderlich ist, kann jedoch von Patient zu Patient sehr unterschiedlich sein – abhängig von der Aktivität der Gefäßeinsprossung unter die Netzhaut. Während bei einigen Patienten der Prozess bereits nach wenigen Injektionen zur Ruhe kommt, benötigen andere das Medikament über mehrere Jahre. Bisher liegen Erfahrungen über einen Zeitraum von drei Jahren vor, die durch fortgesetzte Datensammlung erweitert werden.
Das "National Eye Institute" (USA) plant eine Studie, die beiden Präparate, Lucentis und Avastin, hinsichtlich Wirkung und Sicherheit vergleicht. Es ist gegenwärtig noch nicht klar, ob sie identische Therapieeffekte haben oder ob möglicherweise ein Präparat überlegen ist.
Seit kurzem engagiert sich auch die deutsche Pharmaindustrie im Bereich der medikamentösen AMD-Therapie. So hat die Firma Bayer (Leverkusen) das Produkt "VEGF-trap" übernommen. Erste Prüfungen verliefen erfolgreich. Das Präparat bindet alle VEGF-Isoformen mit dem Ziel, Gefäßeinsprossungen aus der Aderhaut unter der Stelle des schärfsten Sehens zu hemmen und den Austritt von Flüssigkeit in das Netzhautgewebe zu verhindern.
Die neuen Wirkstoffe können auch bei anderen, das Sehvermögen bedrohenden Netzhautkrankheiten hilfreich sein. So zeigen die VEGF-Hemmer positive Resultate bei venösen Gefäßverschlüssen des Auges und bei der durch Diabetes mellitus hervorgerufenen Netzhautkrankheit, der diabetischen Retinopathie. Laufende Untersuchungen werden klären, für welche Patienten mit diesen Krankheitsbildern diese Behandlung besonders in Frage kommt.
Kostenfaktor: Innovation
Mit dem bahnbrechenden Fortschritt sind zwangsläufig zusätzliche Kosten verbunden. Zurzeit müssen wir damit rechnen, dass in Deutschland jedes Jahr etwa 40.000 Menschen neu an der feuchten Form der AMD erkranken, also Jahr für Jahr 40.000 Patienten zusätzlich, die einer sehr teuren und aufwendigen Therapie bedürfen. Dass diese Kostenlawine nicht mit dem heute zugebilligten Budget der Augenheilkunde zu bewältigen ist, liegt auf der Hand. Um die Menschen vor der Altersblindheit zu bewahren, müssen außer den nun endlich vorhandenen medizinischen Voraussetzungen auch die finanziellen geschaffen werden.
Im Moment übernehmen die Krankenkassen in aller Regel nur die Kosten für das bereits zugelassene Macugen (eine Medikamenten-Spritze ca. 830,-- Euro). Die Injektion dieses Medikamentes und die erforderliche Nachbehandlung durch den Augenarzt muss der Patient jedoch meist selbst bezahlen. In jedem Fall muss so schnell wie möglich erreicht werden, dass die Krankenversicherungen die gesamten Behandlungskosten übernehmen.
Noch sind die Kassen auch nicht zur Übernahme der Kosten der Präparate Avastin und Lucentis verpflichtet. Dies wird sich mit der Zulassung von Lucentis Anfang 2007 hoffentlich ändern. Das Avastin ist im Vergleich zu Macugen oder Lucentis bedeutend billiger. Es wurde zur Behandlung von Darmkrebs entwickelt, verspricht aber aufgrund seiner Inhaltsstoffe auch zur AMD-Therapie geeignet zu sein. Während es sich bei Lucentis um ein Fragment eines Antikörpers handelt, stellt Avastin einen kompletten Antikörper gegen den Botenstoff VEGF dar.
Alternative zur Spritze ins Auge in Sicht
Aus dem Wunsch heraus, die Behandlung der feuchten AMD für den Patienten komfortabler zu gestalten und gleichzeitig den Aufwand zu vermindern, unternehmen gegenwärtig viele Arbeitsgruppen weltweit erhebliche Anstrengungen. Medikamententräger könnten den Wirkstoff exakt dosiert und über einen langen Zeitraum dem Zielgewebe, der Makula, zuführen und somit die Injektionen ablösen. Erste Prüfungen brachten ermutigende Ergebnisse.
Sind die bisherigen Methoden zur Behandlung der feuchten AMD noch aktuell?
Photodynamische Therapie (PDT): Bei der PDT injiziert der Augenarzt in die Armvene des Patienten einen therapeutisch wirksamen Farbstoff namens Verteporfin, der auch in die Netzhaut gelangt. Dort wird er mit einem speziellen Laser aktiviert, um die krankhaft wuchernden Blutgefäße zu veröden, ohne das Gewebe zu schädigen. Die neuen Behandlungsmöglichkeiten mit VEGF-Hemmern sind nach aktuellen Daten der PDT in ihrer Wirksamkeit überlegen. Inwieweit eventuell Kombinationen beider Therapieansätze Vorteile bringen, wird noch untersucht.
Chirurgische Maßnahmen an der Netzhaut kommen im wesentlichen nur noch bei massiven Blutungen unter die Makula oder in den Glaskörper - wie sie manchmal im Rahmen der feuchten AMD auftreten können - in Frage.
Bessere Perspektiven auch bei trockener AMD
Lange Zeit galt diese weitaus häufigste Form der AMD als nicht therapierbar. In ihrem Verlauf unterscheidet sie sich von der feuchten für den Betroffenen vor allem dadurch, dass seine zentrale Sehschärfe nur ganz allmählich nachlässt. Trotz seiner Augenkrankheit kann er noch Jahre, nachdem sie sich zum ersten Mal bemerkbar gemacht hat, lesen und Auto fahren. Diese Fähigkeiten gehen erst im Spätstadium verloren, das jedoch nicht jeder Patient zwangsläufig entwickelt. Auch hier kommt es darauf an, die Krankheit früh zu erkennen und ihr Fortschreiten aufzuhalten. Medikamente, mit denen man das erreichen kann, gab es bisher nicht, dafür aber mehrere recht unterschiedliche "Methoden", darunter auch fragwürdige, die z. B. von Heilpraktikern im Internet beworben werden, wie Akupunktur und "ganzheitliche Behandlung".
Nachgewiesene positive Einflüsse kann dagegen die gesunde Ernährung haben bzw. eine ganz bestimmte Kombination von hochdosierten Vitaminen und Mineralien, die als Nahrungsergänzung täglich eingenommen wird. Im Gegenzug begünstigen Genussgifte, wie z. B. Tabak, extrem die Entwicklung und das Fortschreiten der AMD. Dass sogar für Passivraucher ein etwa zweifach erhöhtes Risiko besteht, wurde erst im Jahr 2006 durch eine Untersuchung belegt.
Für ein Verfahren zur Blutreinigung, die Rheopherese, die meist achtmal innerhalb eines Vierteljahres erfolgt (Einzelbehandlung ca. 1.500,-- Euro), fehlt bislang ein Wirksamkeitsnachweis. Die gesetzlichen Krankenversicherungen übernehmen weder die Kosten für Nahrungsergänzungsmittel noch für die Rheopherese.
Hoffnung auf Hilfe bei der Spätform der trockenen AMD
Erstes Medikament in der klinischen Prüfung
Die Spätform der trockenen AMD bezeichnet man als geografische Atrophie – geografisch, weil die Abgrenzungen der geschrumpften (atrophischen) Areale landkartenähnlich aussehen. Die geografische Atrophie bedeutet das Aus für die zentrale Sehschärfe. Verschiedene Forschergruppen arbeiten an Projekten, wie etwa der Transplantation gesunder Netzhautzellen zur "Wiederbelebung" der Stelle des schärfsten Sehens, und haben auch bereits in klinischen Studien positive Ergebnisse erzielt. Aber dieses Verfahren erfordert eine komplizierte Operation im Augeninneren.
Ein ganz neuer Behandlungsansatz ist die medikamentöse Therapie mit dem Wirkstoff Fenretinide, das oral als Kapsel eingenommen werden kann. Das Prinzip für die Anwendung von Fenretinide zur Behandlung von Patienten mit geografischer Atrophie basiert auf dem Nachweis, dass mit dieser Substanz die Anhäufung eines toxischen Bestandteils des Alterspigments Lipofuszin (sog. A2-E) in den retinalen Pigmentepithelzellen günstig beeinflusst wird, und zwar durch Reduktion von Retinol im Serum. Mithilfe der Fundusautofluoreszenz-Untersuchung, einem innovativen, nicht-invasiven bildgebendem Laser-Verfahren, lässt sich die Lipofuszinanhäufung am Augenhintergrund darstellen.
Im Rahmen einer von der Deutschen Forschungsgemeinschaft (DFG) geförderten multizentrischen Studie, wurden in der Vergangenheit Hunderte von Fundusautofluoreszenz-Aufnahmen von Patienten ausgewertet. Diese Daten haben einen wichtigen Beitrag zum heutigen Wissen zur Lipofuszinanhäufung bei geografischer Atrophie und deren Bedeutung für den Verlauf der Erkrankung leisten können. Im Dezember 2006 begann Phase II einer randomisierten, doppelt-maskierten, Placebo-kontrollierten Studie zur Überprüfung der Sicherheit und Wirksamkeit von Fenretinide bei der Behandlung der geografischen Atrophie. Die Universitäts-Augenklinik Bonn übernimmt hierbei u. a. die Aufgabe des zentralen Reading-Centers, das alle Fundusautofluoreszenz-Aufnahmen auswertet und somit die Wirksamkeit des Medikaments beurteilt.
Wesentliche genetische Faktoren der AMD entschlüsselt
Obwohl die Identifikation von krankheitsrelevanten Varianten im menschlichen Genom bei genetisch komplexen Erkrankungen wie der AMD der Suche nach der Nadel im Heuhaufen gleicht, ist es kürzlich gelungen, gleich drei Gene zu identifizieren, in denen Gen-Varianten signifikant zur Krankheitsanfälligkeit beitragen. Es handelt sich um das Komplementfaktor H-Gen, das sog. LOC38 und das Faktor-B-Gen. Damit erhärtet sich die bisherige Annahme, dass bei der AMD auch dem Immunsystem eine wichtige Rolle zukommt.
Professor Dr. Frank G. Holz
Direktor der Universitäts-Augenklinik Bonn
Ernst-Abbe-Straße 2
53105 Bonn
Tel. 049 228 287-15647
Fax 049 228 287-15603
Frank.Holz@ukb.uni-bonn.de
 Abb. 1
Abb. 1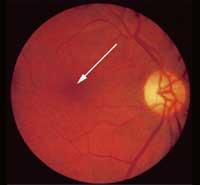 Abb. 2
Abb. 2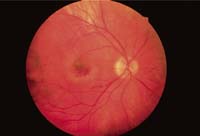 Abb. 3
Abb. 3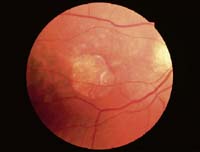 Abb. 4
Abb. 4Herausgeber:
Berufsverband der Augenärzte Deutschlands e.V. (BVA)
als Geschäftsbesorger der AAD GbR
Tersteegenstr. 12, 40474 Düsseldorf
Pressekontakt:
Pressereferat: Herr D. Pleger
Tersteegenstr. 12, 40474 Düsseldorf
Tel. 0211 43037 00
Fax 0211 43037 20
presse(at)augeninfo.de
www.augeninfo.de